Longevità e salute. Quali rischi per la Calabria?

Longevità e salute. Quali rischi per la Calabria? di seguito l’analisi di MANUELA STRANGES e pubblicata su OpenCalabria.
L’invecchiamento demografico in Italia e in Calabria. Come ormai noto, il nostro paese è interessato da un forte processo di invecchiamento demografico[1], ossia un aumento dell’incidenza degli over 65 sul totale di popolazione. All’1 gennaio 2019 gli anziani in Italia erano 13,8 milioni, con una percentuale sul totale della popolazione pari al 22,8% (Istat, 2019). Le cause di questo processo di invecchiamento sono la denatalità (invecchiamento dal basso) e la longevità (invecchiamento dall’alto). Il tasso di fecondità totale in Italia (numero medio di figli per donna in età feconda) è pari a 1,32, mentre l’aspettativa di vita ha raggiunto 80,8 anni per i maschi e 85,2 anni per le femmine (Istat, 2019).
Il processo di declino e di invecchiamento demografico indotto dall’azione congiunta della denatalità e della longevità tenderà ad intensificarsi in futuro in tutto il paese. Il quadro che emerge dalle ultime previsioni demografiche rilasciate dall’Istat (2018a e 2018b) conferma che la popolazione italiana scenderà (secondo lo scenario mediano) dagli attuali 60,6 milioni a 59 nel 2045 per poi attestarsi su 54,1 nel 2065. La diminuzione di oltre 6 milioni di abitanti sarà dovuta principalmente ad una dinamica naturale negativa, non adeguatamente compensata dai flussi migratori. In termini di composizione, inoltre, anche in presenza di un aumento previsto della fecondità da 1,34 a 1,59 figli per donna dal 2017 al 2065, la crescita ulteriore della longevità (86,1 anni per i maschi e 90,2 anni per le femmine nel 2065) causerà un progressivo invecchiamento demografico. L’età media della popolazione passerà nello stesso periodo dagli attuali 44,9 anni a 50,1 nel 2065, con una percentuale di anziani prossima al 34%.
L’intensità di tali fenomeni non sarà uniforme tra le diverse aree del paese[2]. Il Meridione, caratterizzato oggi da una struttura demografica più giovane frutto delle tendenze passate, sarà interessato più delle altre aree del paese dal processo di declino ed invecchiamento demografico, a causa di una fecondità che già attualmente è più bassa che nelle regioni del nord, dell’aumento dell’aspettativa di vita e di una dinamica migratoria negativa.
Come si evince dai dati riportati in Tabella 1, anche la Calabria sarà interessata da un forte processo di invecchiamento demografico. La percentuale di ultrasessantacinquenni, attualmente pari al 20,9% (valore più basso rispetto al 22,3% italiano e in linea con il valore ripartizionale del 20,5%), salirà fino al 36,3%, valore più alto di quello previsto per l’Italia nel suo complesso. Parallelamente, diminuirà la popolazione giovane (0-14 anni), determinando uno squilibrio tra queste due componenti della popolazione. L’indice di vecchiaia, che si calcola appunto come rapporto tra la popolazione anziana e quella giovanissima (e misura, dunque, il grado di “polarizzazione” della popolazione), arriverà in Calabria ad un valore di 341 anziani per ogni 100 giovanissimi nel 2065, contro un valore medio nazionale del 268%. L’età media della popolazione calabrese salirà dagli attuali 43,9 anni a 51,9 nel 2065; per l’Italia, tali valori sono rispettivamente pari a 44,9 e 50,1 anni.

Condizioni di salute della popolazione anziana nelle varie aree del paese[3] Pur essendo il nostro paese uno dei più longevi in Europa, i dati mostrano che le condizioni di salute degli anziani italiani sono mediamente migliori della media europea solo nelle prime classi di età (65-74 anni), mentre sono peggiori per gli over 75.
Entrando, poi, nel dettaglio delle condizioni di salute degli anziani per ripartizione (Tabella 2), è possibile osservare che, a parità di struttura per età (tassi standardizzati), vi è una maggiore prevalenza di malattie croniche nel Mezzogiorno, sia osservando le singole patologie, in particolare le più diffuse, sia considerando la presenza di almeno una malattia cronica grave (49,4% contro 39,4% del Nord e 46% del Centro) che la multicronicità (56,4% contro 42,7% del Nord e 48,$% del Centro). Tra gli anziani del Mezzogiorno sono molto più diffuse anche le limitazioni gravi sia motorie (27,7% contro un valore medio nazionale del 21,3%) che sensoriali (16,5% contro un valore medio itaiano del 14,3%). Ad esclusione dell’indicatore su “Almeno una malattia cronica”, per tutti gli altri indicatori si rilevano anche delle forti disparità di genere a svantaggio delle donne.

Se si osservano i dati sulle difficoltà nello svolgimento delle attività di cura della persona (ADL[4]) e delle attività domestiche (IADL[5]) tra gli anziani (Figura 1), il divario tra le aree del paese è ancora più evidente. Nel Mezzogiorno la percentuale di over 65 che hanno difficoltà nelle ADL è pari al 13,4%, a fronte del 10% nazionale, mentre la percentuale di quelli che hanno difficoltà nelle IADL sale addirittura al 37,4% contro un valore medio italiano del 28,3%.
Figura 1. Persone di 65 anni e più con gravi difficoltà nelle attività di cura della persona (ADL) e nelle attività domestiche (IADL) per ripartizione geografica. Anno 2015 (per 100 persone con le stesse caratteristiche)
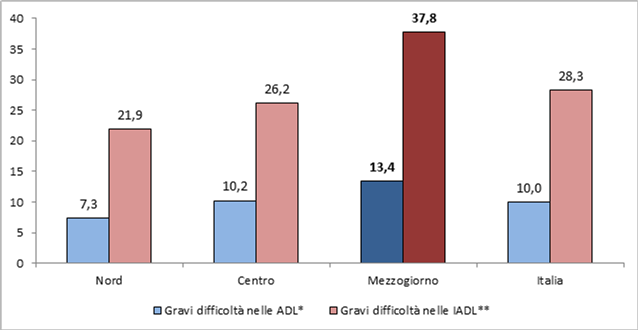
Fonte: elaborazioni proprie su Istat, 2017
Il cortocircuito: l’assistenza agli anziani. È evidente che la quota crescente di anziani produrrà un aumento delle richieste di assistenza, soprattutto a lungo termine e soprattutto per le classi più estreme caratterizzate da una maggiore fragilità. Nelle regioni meridionali, Calabria compresa, questa esigenza potrebbe essere ancora più sentita in futuro, con l’aumento dell’incidenza previsto di popolazione anziana, le condizioni generali di salute degli anziani che, come si osservava, sono peggiori e la progressiva impossibilità delle reti familiari e parentali (che hanno sempre avuto una funzione “cuscinetto”) di sopperire alle carenze del sistema sanitario.
Ed è proprio su questo aspetto che già iniziano ad intravedersi i segni di un “corto circuito” che si manifesterà con sempre maggiore forza in futuro. Uno dei nodi problematici è sicuramente quello dell’assistenza domiciliare integrata[6]. La formula ospedale-centrica risulta, infatti, sempre più inadeguata e costosa e l’offerta di assistenza sanitaria nel nostro Paese evolve troppo lentamente rispetto al netto modificarsi della domanda (Italia Longeva, 2017).
Osservando i dati più recenti (Tabella 3) sulla percentuale di over 65 e over 75 che hanno usufruito di servizi di assistenza domiciliare integrata (ADI), possiamo rilevare grosse differenze tra le regioni. La Calabria occupa una delle posizioni più basse della classifica, sia per quanto attiene il tasso di incidenza della ADI per gli ultrasessantacinquenni (1,63%) che per gli ultrasettantacinquenni (2,68%).

La situazione della Calabria desta particolare preoccupazione se si contestualizza il dato calabrese rispetto alla grave situazione di dissesto della regione. La sanità calabrese è, infatti, attualmente commissariata e il piano di rientro si sta attuando attraverso pesanti tagli (di personale, strutture, servizi) volti al contenimento e alla riduzione della spesa. Il processo di invecchiamento demografico richiederà, invece, un impiego di maggiori risorse e, sicuramente, non può prescindere dall’ottimizzazione di quelle già disponibili. Come potrà una regione con una situazione del servizio sanitario così disastrata affrontare le sempre più crescenti e articolate richieste di assistenza provenienti da questo gruppo in aumento di persone anziane?
Riflessioni conclusive. L’allungamento dell’aspettativa di vita è e deve essere considerato a tutti gli effetti una conquista e una ricchezza delle società occidentali. Ma può diventare un problema quando i sistemi sociali e sanitari non sono in grado di recepire per tempo i problemi connessi a tale fenomeno e di intercettare bisogni e aspettative espresse da questo gruppo crescente di popolazione.
Cosa fare per fronteggiare le sfide poste dalla longevità? Sicuramente il primo passo, in linea anche con le strategie europee, è quello di favorire il cosiddetto invecchiamento attivo. Già 20 anni fa, nel 1999, la Commissione Europea definì l’invecchiamento attivo come “[…] una strategia articolata che, da un lato incentivi gli anziani a continuare ad impegnarsi nell’attività di lavoro e nella vita sociale, dall’altro da loro la possibilità di farlo […]”. Questo concetto è da molti anni al centro dell’agenda politica dell’Unione Europa e si concretizza attraverso strategie, azioni e politiche finalizzate ad incoraggiare la partecipazione delle persone anziane alla vita sociale, politica ed economica, sottolineando come uno degli ambiti in cui possono essere maggiormente valorizzate le competenze e le esperienze delle persone anziane sono le attività di volontariato e di solidarietà intergenerazionale. L’importanza del coinvolgimento attivo delle persone anziane è fondamentale se si considerano i costi sociali ed economici della passività (un maggiore ricorso ai servizi sanitari, ad esempio). Da questo elemento dipenderà in maniera diretta il benessere collettivo ed individuale del futuro, che è legato imprescindibilmente alla qualità degli anni di vita guadagnati, ovvero dal numero di anni vissuti in buona salute e senza limitazioni dell’autonomia personale.
In secondo luogo occorre lavorare per potenziare il cosiddetto servizio di “continuità assistenziale”, ossia una rete di servizi che metta assieme ospedale, comunità e territorio. L’assistenza ospedaliera, infatti, è onerosa in termini economici e non solo, mentre l’incremento dell’assistenza domiciliare può favorire un contenimento della spesa in quanto, in presenza di un servizio di continuità assistenziale efficace, gli anziani ricorrerebbero con meno frequenza ai servizi ospedalieri. Non bisogna, poi, dimenticare che le cure domiciliari incidono positivamente anche sulla qualità della vita degli anziani che ne beneficiano.
I problemi connessi all’impatto dell’invecchiamento demografico sui sistemi sanitari sono, dunque, tanti e complessi. E se questo è vero per tutte le aree del paese, lo è ancor di più per quelle regioni, come la Calabria, dove la sanità non funziona o ha sempre funzionato poco e male, dove i servizi di assistenza (tout court, non solo per gli anziani) sono da sempre stati carenti. Come affrontare, allora, un futuro (non tanto distante) dove quasi 4 persone su 10 saranno ultrasessantacinquenni? Questa è una delle sfide principali che la regione si troverà a fronteggiare e che dovrà gestire al meglio se vorrà garantire il benessere individuale e collettivo dei suoi cittadini. La questione va, però, affrontata adesso, prima che sia irrimediabilmente tardi. La demografia va avanti inesorabile e non ci sono – allo stato – segnali di inversione di tendenza rispetto agli scenari previsti.